O foco do tratamento da psoríase em Moema é em controle clínico, redução de sintomas e orientação prática para o dia a dia. Na primeira consulta, avalio o padrão das lesões, a extensão, os gatilhos relatados e o impacto no trabalho, no sono e nas atividades.
A partir disso, desenho um plano por etapas: cuidados de barreira, medicações tópicas, fototerapia quando indicada e terapias sistêmicas em casos moderados a graves. O objetivo é reduzir coceira, descamação, dor nas áreas rachadas e, quando há acometimento articular, investigar artrite psoriásica para condução conjunta.
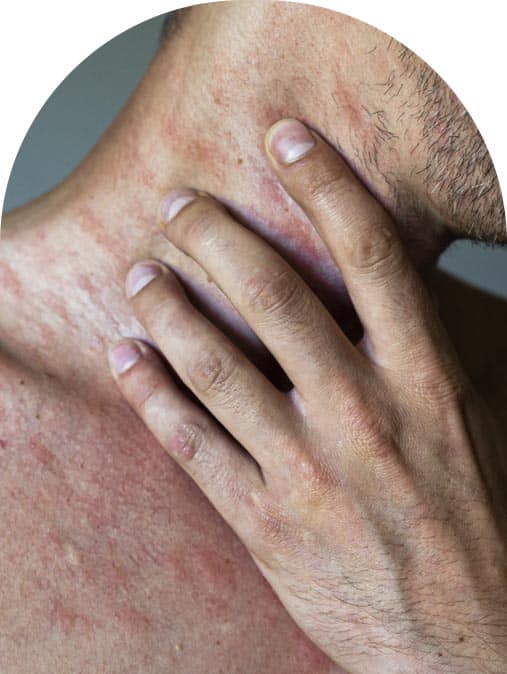
O que é psoríase?
A psoríase é uma doença inflamatória crônica da pele, de base imunomediada, com predisposição genética e influência do ambiente. A inflamação acelera o ciclo de renovação da epiderme e forma placas avermelhadas com escamas esbranquiçadas ou prateadas. A intensidade é variável: há desde quadros leves, restritos, até formas extensas com impacto funcional importante.
Em parte dos pacientes, há alterações ungueais (unhas esfarelando, depressões em “saliência de alfinete”, descolamento) e sintomas articulares. Eu organizo o tratamento de acordo com tipo, extensão e sintomas, com metas mensuráveis e revisões periódicas.
Doença inflamatória crônica da pele
Por ser crônica, a psoríase alterna períodos de estabilidade e crises. O manejo não é apenas “passar um creme”: inclui educação sobre gatilhos, fotoproteção correta, hidratação com emolientes específicos e, quando necessário, medicações que modulam a resposta imune.
Em quadros localizados, tópicos costumam bastar. Em quadros mais extensos ou com impacto sistêmico, discuto fototerapia e sistêmicos, incluindo imunobiológicos. O raciocínio é individual: começo pelo mínimo eficaz e avanço conforme resposta e metas combinadas.
Sintomas mais comuns
Os sintomas que avalio na consulta são: placas eritematosas com escamas, coceira, sensibilidade ou dor ao fissurar, sangramento leve ao remover escamas, alterações nas unhas e ressecamento difuso. Em couro cabeludo, as lesões podem ultrapassar a linha do cabelo. Em dobras (axilas, virilha, inframamária), as placas descamam menos e incomodam pelo atrito. Quando existe dor articular matinal, rigidez ou inchaço em dedos, penso em artrite psoriásica e direciono a investigação.
Agende consulta para tratamento da psoríase

Tipos de psoríase
Entender o tipo ajuda a escolher medicação, veículo e sequências de cuidado. Muitos pacientes têm sobreposição de padrões; trato o que está ativo e planejo manutenção.
Psoríase em placas
É a forma mais comum. Apresenta placas espessas com escamas secas em cotovelos, joelhos, couro cabeludo e tronco. No tratamento, uso corticosteroides tópicos em pulsos curtos, análogos da vitamina D e, quando preciso, combinações. Em áreas espessas, oriento queratolíticos para reduzir espessura e melhorar penetração dos ativos. Para casos extensos, somo fototerapia ou sistêmicos.
Psoríase gutata
Caracteriza-se por lesões em “gotas”, geralmente após infecção de vias aéreas superiores. É mais comum em jovens. A condução envolve tratamento das lesões com tópicos e, quando indicado, fototerapia. Em alguns casos, há resolução após o episódio; em outros, a doença evolui para o padrão em placas. Eu acompanho a evolução e ajusto a estratégia nas primeiras semanas.
Psoríase invertida
Acomete dobras (axilas, virilha, inframamária, interglútea). As placas são eritematosas, lisas, com pouca escama e alto desconforto pelo atrito. Nesses locais, corticosteroide de baixa potência por tempo curto e inibidores de calcineurina têm bom papel, pois a pele é mais fina e sensível. Atenção a infecção por fungos/bactérias, que pode sobrepor e piorar o quadro.
Psoríase pustulosa
Forma menos comum, com pústulas estéreis em placas eritematosas. Pode ser localizada (palmo-plantar) ou generalizada (exige avaliação urgente). No manejo, foco em controle da inflamação com sistêmicos e, quando aplicável, imunobiológicos. Em palmas e plantas, além das medicações, oriento ajustes de atrito e umidade para aliviar a dor ao caminhar e manusear objetos.
Abordagem diagnóstica
Meu diagnóstico começa pela história clínica e pelo exame físico. Defino extensão (porcentagem de superfície corporal), espessura e sintomas. Registro com fotos padrão para comparar evolução e controlo metas em retornos.
Avaliação clínica
Investigo início, fatores de piora (estresse, clima, infecções, traumas cutâneos, alguns medicamentos), sintomas articulares, histórico familiar e uso de produtos. Examino couro cabeludo, unhas e dobras. Em quadros atípicos ou refratários, considero biópsia para confirmar o diagnóstico e excluir outras dermatoses. Se há dor articular, avalio padrão e, quando necessário, solicito exames e encaminho para reumatologia, mantendo condução integrada.
Exames complementares quando indicados
Exames não são obrigatórios para todos. Peço quando o tratamento envolve sistêmicos (hemograma, função hepática/renal, perfil lipídico), quando suspeito de infecção associada (por exemplo, na gutata) ou antes de imunobiológicos (rastreamento de infecções latentes). Em artrite psoriásica, exames de imagem e marcadores inflamatórios entram conforme o caso. Uso o necessário para segurança e direcionamento da conduta.
Tratamentos disponíveis
Organizo o tratamento em camadas: hidratação e barreira, tópicos direcionados, fototerapia e sistêmicos quando preciso. Explico tempo de resposta e metas (redução de área, espessura e sintomas), ajustando a cada retorno.
Cremes e medicações orais
Tópicos
Corticosteroides: base do controle em placas localizadas. Defino potência conforme região (baixa em face/dobras; média/alta em cotovelos/joelhos), com tempo limitado para minimizar efeitos.
Análogos da vitamina D (calcipotriol e afins): ajudam a regular proliferação e diferenciação da epiderme; uso isolados ou em associação com corticosteroides.
Inibidores de calcineurina (tacrolimo/pimecrolimo): úteis em face, pálpebras e dobras, onde o uso prolongado de corticoide não é desejável.
Queratolíticos (ureia/salicílico em concentrações adequadas): reduzem espessura e melhoram penetração de ativos, principalmente em cotovelos, joelhos e palmas/plantas.
Shampoos para couro cabeludo com agentes queratolíticos e antifúngicos, quando há sobreposição de dermatite seborreica.
Orais (quando indicados)
Retinoides orais (acitretina): usado nos casos moderados a graves, especialmente para mulheres fora da idade fértil e com padrão de doença pustulosa
Imunomoduladores convencionais (ex.: metotrexato, ciclosporina): usados nos casos moderados a graves, com monitorização laboratorial. Escolho conforme perfil, comorbidades e objetivo (placas, pustulosa, palmo-plantar).
Imunobiológicos
Para doença moderada a grave, refratária ou com artrite psoriásica, discuto imunobiológicos que atuam em alvos específicos da inflamação cutânea e articular. Eles costumam oferecer controle sustentado com perfil de segurança conhecido e monitorização.
Antes de iniciar, realizo rastreamento de infecções e oriento sobre vacinação quando aplicável. A escolha do alvo depende de fenótipo (pele, articulação, unhas, couro cabeludo), comorbidades e preferências (via e intervalo de aplicação).
Fototerapia
A fototerapia (UVB de banda estreita; em perfis selecionados, PUVA) é uma aliada nos casos difusos sem acesso ou indicação imediata de sistêmicos. Programo sessões seriadas, com subida gradual de dose e proteção das áreas não tratadas.
A resposta costuma aparecer ao longo de semanas, e o protocolo é ajustado conforme tolerância, fototipo e metas. Também uso fototerapia como ponte até a resposta de sistêmicos ou imunobiológicos.
Além dessas frentes, insisto em hábitos que fazem diferença: hidratação diária com emolientes (após o banho, na janela de minutos), banho morno e curto, evitar trauma repetido na pele (efeito de Koebner), fotoproteção apropriada, cuidado com álcool e tabaco e manejo de estresse. Se há síndrome metabólica, oriento acompanhamento clínico, já que controlar comorbidades melhora desfechos.
Dermatologia na clínica do Dr. João Bueno - Moema - São Paulo

