Realizo tratamento da dermatite atópica em Moema com um plano simples de entender e possível de cumprir. Na primeira consulta, eu mapeio sintomas, rotina e gatilhos, avalio a pele com atenção à barreira cutânea e explico a diferença entre controle de crise e manutenção.
Trabalho com hidratação estruturada, medicações tópicas e, quando indicado, terapias sistêmicas e fototerapia. O objetivo é reduzir coceira, prevenir fissuras e infecções, espaçar as crises e melhorar o sono e as atividades de cada dia.
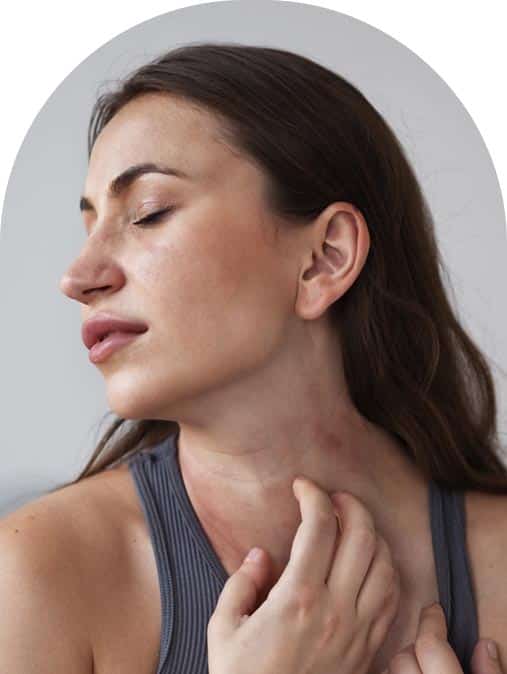
O que é dermatite atópica?
A dermatite atópica é uma condição inflamatória crônica da pele. Ela nasce de uma combinação de fatores: alteração da barreira cutânea, resposta imune ampliada e predisposição familiar. O resultado é uma pele mais seca, com coceira intensa e lesões recorrentes que pioram em ciclos.
Em muitas pessoas, há história pessoal ou familiar de rinite e asma. Nem toda pele ressecada é dermatite atópica, e nem toda dermatite atópica é grave. O tratamento melhora muito quando organizamos o cuidado em etapas e adequamos escolhas ao fototipo, à idade e à rotina.
Características da doença crônica
Por ser crônica, a dermatite atópica alterna períodos de controle e fases de piora (crises). Em crianças pequenas, acomete mais face e superfícies extensoras; em crianças maiores e adultos, é comum em dobras (antecubital e poplítea), pescoço e mãos. Na crise, a pele fica avermelhada, coça, pode rachar e formar crostas.
Na manutenção, a meta é manter a barreira íntegra para reduzir a chance de nova crise. Eu separo bem o que é “plano de crise” e o que é “plano de manutenção” para que você saiba quando e como agir.
Impactos no dia a dia do paciente
A dermatite atópica não afeta só a pele. Coceira noturna rouba horas de sono. Crianças podem ter desempenho escolar afetado e mudanças de humor por cansaço. Adultos relatam foco reduzido e limitações com roupas, clima e atividades físicas.
Há o aspecto emocional: vergonha de lesões visíveis, receio de usar roupas curtas e preocupação com comentários. Eu levo isso em conta na consulta e proponho um plano que respeita tempo, trabalho, família e recursos. Informação clara reduz ansiedade e melhora adesão.
Identifique seu tipo de dermatite com Dr. João Bueno
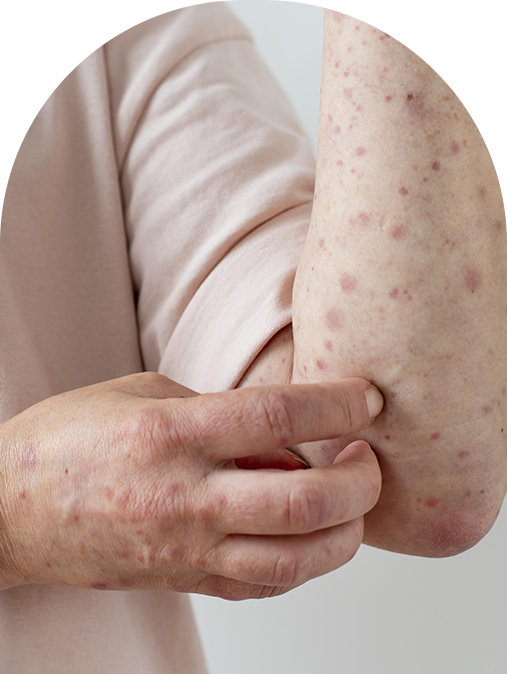
Sintomas principais
A avaliação começa por três pilares: coceira, ressecamento e inflamação. Eles se alimentam: coçar quebra a barreira, o que piora a inflamação e aumenta a coceira. Meu trabalho é interromper esse ciclo.
Coceira intensa
A coceira é a queixa mais frequente. Ela piora à noite e em ambientes quentes ou muito secos. Não existe um “anti-coceira” único que resolva tudo; o que funciona é reduzir inflamação, reparar barreira e organizar hábitos. Eu oriento banho morno e rápido, hidratação imediata após o banho e roupas de algodão em contato direto com a pele.
Em fases críticas, ensino técnicas de compressa fria e, quando necessário, medicação noturna para melhorar o sono por um período curto. Em crianças, oriento corte de unhas e, se preciso, uso luvas à noite por alguns dias.
Ressecamento da pele
A xerose (pele seca) é estrutural na dermatite atópica. O hidratante não é “cosmético opcional”; é base do tratamento. Eu escolho emolientes ricos em ceramidas, glicerina e pantenol. Em áreas muito rugosas, posso indicar ureia em baixa concentração ou lactato (ajusto por idade e tolerância).
A regra de ouro é aplicar logo após o banho (janela de 3 minutos), no corpo todo, mesmo onde não há lesão. Com a barreira mais íntegra, a pele tolera melhor os ativos de controle.
Inflamações recorrentes
Durante a crise, surgem placas eritematosas (vermelhas), descamação, fissuras e, às vezes, exsudato. Coçar abre portas para infecção bacteriana. Eu ensino a identificar sinais de infecção (calor, dor, crosta amarelada, piora súbita) e quando procurar avaliação. Tratando cedo, a crise encurta e a pele sofre menos. Em mãos e pálpebras, a pele é mais fina e sensível; adapto potência e veículo dos medicamentos.
Abordagem diagnóstica
O diagnóstico é clínico: história + exame da pele. Eu documento com fotos padrão para acompanhar a resposta. Em casos atípicos, penso em diagnósticos diferenciais (dermatite de contato, psoríase, escabiose, micoses) e ajusto a rota.
Exame clínico e histórico do paciente
Na consulta, investigo idade de início, frequência de crises, locais mais acometidos, qualidade do sono, rotina de banho, produtos usados e exposição ocupacional (mãos em água/detergentes, por exemplo). Avalio unhas, couro cabeludo e mucosas quando necessário. Questiono história familiar de atopia e comorbidades respiratórias.
Faço um “inventário” de sabonetes, shampoos, perfumes e produtos de limpeza que entram em contato com a pele. Com isso, consigo simplificar a rotina e remover irritantes que passam despercebidos.
Identificação de fatores desencadeantes
Gatilhos variam por pessoa. Os mais comuns: clima seco/frio, calor excessivo, banho quente, fricção, sabonetes agressivos, fragrâncias, roupas de lã/sintéticas direto na pele, estresse, poeira e ácaros. Alguns alimentos agravam em perfis específicos, sobretudo quando há alergias documentadas.
Testes alérgicos não são necessários para todos; eu indico quando a história sugere alergia alimentar ambiental com impacto real. Para dermatite de contato suspeita (níquel, fragrâncias, conservantes), posso solicitar patch test. O foco é identificar o que muda conduta.
Tratamentos disponíveis
Eu separo o plano em três blocos: hidratar e proteger, controlar a inflamação e prevenir recaídas. Entrego um roteiro por escrito com plano de crise e plano de manutenção.
Hidratantes específicos e corticoides tópicos
Hidratantes são diários. Para corpo, uso loções/cremes sem fragrância e com ceramidas; para face e pálpebras, fórmulas mais leves e testadas para essa região. Em áreas muito ressecadas, posso orientar oclusão noturna por algumas horas (filme plástico ou roupa justa de algodão por cima do hidratante), sempre com explicação de como e quando fazer.
Corticoides tópicos são a base do controle de crise quando bem indicados. Escolho potência e veículo conforme região e idade (ex.: baixa potência em pálpebra; média em tronco; curta duração em dobras).
Ensino a unidade falangeana (fingertip unit) para dose correta e indico tempo de uso. Para reduzir recaídas, uso terapia pró-ativa (aplicação 2 dias/semana nas áreas frequentes de crise) por um período, sempre com acompanhamento.
Quando a pele não tolera corticoide em certas regiões ou quando há necessidade de corticossparing, utilizo inibidores de calcineurina (tacrolimo/pimecrolimo) em pálpebras, pescoço e face, com orientação de ardor inicial transitório. Em quadros extensos, bandagens úmidas (wet wrap) por poucos dias podem acalmar a inflamação e melhorar a hidratação.
Medicações orais e imunobiológicos
Em prurido noturno importante, posso usar anti-histamínicos com efeito sedativo por curto período para melhorar o sono, enquanto tratamos a inflamação. Se houver infecção bacteriana secundária, prescrevo antibiótico adequado. Em casos moderados a graves que não controlam com tópicos e hidratação, discuto fototerapia (UVB-NB) e terapias sistêmicas:
- Imunobiológicos (como agentes direcionados a vias inflamatórias específicas) reduzem lesões e coceira com monitorização adequada. São opção em doença persistente e impacto funcional alto.
- Inibidores de JAK orais podem ser indicados em perfis selecionados, com avaliação de risco/benefício e acompanhamento laboratorial.
- Imunossupressores clássicos (ciclosporina, metotrexato) entram como opção de ponte ou quando as outras não estão disponíveis/indicadas.
Eu explico tempo de resposta (geralmente semanas), critérios de seguimento e exames necessários quando usamos sistêmicos. A decisão é compartilhada.
Protocolos individualizados
Cada pele pede um mapa. Eu elaboro um plano de ação com:
- Plano de crise: qual produto usar, quantidade, frequência, região e por quantos dias; como fazer bandagem úmida quando orientada; sinais de infecção que exigem contato.
- Plano de manutenção: hidratação diária, banho, sabão apenas nas áreas necessárias, fotoproteção e, se preciso, terapia de fim de semana nas áreas-gatilho.
- Revisões: marco retornos para ajustar dose, trocar veículo e decidir se fototerapia ou sistêmicos entram ou saem do plano.
- Ambiente: orientação simples sobre umidade, roupas, detergentes e poeira.
Na rotina, menos é mais. Prefiro poucos produtos bem escolhidos, com instruções claras.
Dermatologia na clínica do Dr. João Bueno – Moema – São Paulo

